Parution : La revue médicale
Par : T. Marc – T. Gaudin – J. Teissier, – F. Bonnel
L’examen clinique constitue la base de la prise en charge d’une épaule douloureuse. Cette pathologie étant essentiellement une pathologie du mouvement, c’est sur la clinique que va reposer la compréhension de l’état et du devenir du patient. On connait en effet l’absence de relation entre l’état fonctionnel, les douleurs et l’état des structures anatomiques. Les examens complémentaires doivent donc, d’après le consensus actuel et la Haute Autorité en santé, se limiter à un bilan radiologique. L’échographie n’est pas recommandée et l’arthroscanner et l’IRM ne sont indiqués que quand une indication chirurgicale est envisagée. L’évaluation clinique doit-être méthodique, séquentielle, rigoureuse et systématique pour mettre en évidence les déficits structurels et leurs répercussions sur la fonction. Les temps importants de l’examen seront constitués par l’examen des mobilités passives et actives, la mise en évidence d’une bursite par les tests de conflits et le testing des différents tendons de la coiffe des rotateurs.
1 – L’AMYOTROPHIE, L’HYPERTONIE ET LES CONTRACTURES
L’amyotrophie est appréciée cliniquement pour le deltoïde, le supra épineux et l’infra épineux. Mais il faut se méfier d’un piège. L’expérience montre en effet qu’une fosse infra-épineuse apparemment satisfaisante peut en fait contenir un muscle infra-épineux épineux ayant certes, un volume proche de la normale, mais étant le siège d’une dégénérescence adipeuse. C’est le testing musculaire permet d’éviter ce piège. Des contractures sont systématiquement retrouvées. Celle du petit pectoral fixe la scapula et donc l’acromion plus en avant, favorisant ainsi le conflit sous son bec. Un grand pectoral hypertonique est souvent associé à un décentrage antérieur de la tête humérale, qu’il favorise. Le trapèze supérieur est souvent contracté et douloureux à cause de la limitation de la mobilité de la scapulo-humérale, qui entraîne un report de mouvement sur la scapulo-thoracique et ainsi un surmenage des muscles scapulaires. Un angulaire douloureux et tendue peut-être retrouvé, à cause de l’antéposition et de la sagittalisation de la scapula, quasiment systématique dans cette pathologie. Les fixateurs de la scapula et en particulier le trapèze inférieur sont souvent déficitaires, comme en témoigne le décollement de l’angle inférieur.
2 – LA SCAPULA ET LA POSTURE
Le positionnement de la scapula est apprécié dans le plan frontal, sagittal et horizontal. La réductibilité de son antéposition doit être testée. L’association à une cyphose dorsale amplifiera la couverture de l’acromion favorisant ainsi un contact plus précoce de la voûte avec la coiffe lors des mouvements d’élévations. Un déficit de bascule postérieure est fréquemment retrouvé. Des examens centimétriques ont été décrits pour chiffrer la position de la scapula en statique et en dynamique, mais leurs qualités métrologiques sont faibles et présentent peu d’intérêt en pratique.
3 – LE BILAN DE LA MOBILITE
L’étude de la mobilité active se fait selon la méthode de Constant lors de la réalisation du score.
L’étude de la mobilité passive porte essentiellement sur l’articulation scapulo-humérale. Trois mouvements sont étudiés : la flexion, l’abduction, et l’adduction horizontale. En l’absence de capsulite, les limitations sont en grande partie la conséquence d’anomalies de cinématique dont le traitement sera un des buts de la rééducation. Leur mise en évidence est donc essentielle.
3.1 – Mesure des mobilités passives
La mesure des amplitudes scapulo-humérales passives met en évidence les pertes de mobilité. Ces dernières sont en parties secondaires aux dysfonctionnements articulaires (décentrage antéro-supérieur et spin en rotation médiale).
3.1.1 – Evaluation de la flexion (mise en évidence du décentrage antéro-supérieur)
La limitation de la flexion est secondaire à une translation antéro-supérieure anormale de la tête humérale sur la cavité glénoïde lors du mouvement de flexion. Ce dysfonctionnement entraîne une compression de la coiffe et de la bourse sous la partie antérieure de la voûte lors du mouvement de flexion. Un arrêt plus précoce du mouvement est alors observé.
Réalisation du test : Il faut réaliser passivement une flexion dans le plan sagittal strict. La main controlatérale au côté testé est posée sur l’épaule du patient, la pulpe du pouce sur l’apophyse coracoïde, la base de l’éminence thénar au dessus de l’articulation acromio-claviculaire, les doigts sur l’épine de la scapula. Un contrôle complet des mouvements de la scapula et de la ceinture scapulaire peut-être ainsi effectué. La main homolatérale va soutenir le coude du patient par une prise en berceau et faire décrire à celui-ci une trajectoire circulaire.Cette trajectoire permet de réaliser un mouvement de rotation autour du centre de rotation de la tête humérale sans aucun mouvement parasite de traction. Ces précautions permettent d’obtenir systématiquement un parfait relâchement du patient et de réellement explorer la mobilité articulaire.
Lorsque le mouvement scapulo-huméral se termine, la scapula commence à s’élever. La main contrôlant la ceinture scapulaire reste fixe. La pression sous la face palmaire augmente progressivement. L’examinateur réalise 2 à 3 mouvements de flexion/extension d’une trentaine de degrés angulaires pour bien apprécier la fin du mouvement. Il arrête le test quand le mouvement scapulo-huméral est terminé et que la scapula tend à s’elever. Ce test est réalisé ensuite sur l’épaule controlatérale. Suivant le sexe, l’âge et la laxité, la norme varie de 120° à 140°.
3.1.2 – Evaluation de l’abduction (mise en évidence du spin en rotation médiale)
Ce dysfonctionnement correspond à une rotation de la tête humérale sur son axe vertical, sans que le point de contact sur la glène ne se déplace en avant. C’est un pseudo-mouvement de rotation médiale au cours duquel le glissement s’est produit seul, sans roulement. C’est à partir de cette position de départ « pathologique » que vont se produire des mouvements anormaux de rotations. Ce défaut de cinématique est en partie responsable de la limitation des mouvements de rotation médiale et latérale que l’on observe dans la pathologie de la coiffe des rotateurs. Il est responsable d’un conflit de cause basse, se traduisant, en général, par des douleurs sur la face latérale du moignon de l’épaule car le tubercule majeur rentre en contact plus précocement avec la voûte et déclenche une douleur (signe du ticket de péage).
Réalisation du test : Il faut réaliser passivement une abduction dans le plan frontal strict en partant de la position de référence. La main controlatérale au côté testé est posée sur l’épaule du patient de la même façon que pour le test précédent.
L’examinateur se place latéralement, la main mobilisatrice homolatérale utilise la même prise que précédemment. Un mouvement passif d’abduction dans le plan frontal strict est réalisé. Il faut s’assurer du bon relâchement du patient et effectuer le mouvement assez lentement, sans mettre en jeu des forces importantes. Les prises doivent être aussi peu serrées que possible.
Lorsque l’examinateur perçoit la fin du mouvement, il réalise encore 2 à 3 mouvements comme lors du test précédent pour s’assurer que cette limitation n’est pas due à des contractions musculaires de protection. La fin du mouvement doit être extrêmement douce pour ne pas comprimer la bourse sous acromiale et déclencher une douleur qui fausserait l’appréciation du décentrage en déclenchant des contractions de défense. En effet ce mouvement reproduit à peu de chose près le test d’impingement de Neer qui cherche à déclencher une douleur par la mise en compression de la bourse sous la voûte acromiale.
L’angle thoraco-huméral est mesuré. Sa norme varie de 100° à 140° (chez des hyperlaxes).
Dans le cas d’une capsulite rétractile (perte d’amplitude importante avec une histoire de la maladie compatible avec cette pathologie) les pertes d’amplitudes ne seront pas attribuées aux défauts de cinématique mais à la capsule articulaire.
3.1.3 – Evaluation de l’adduction horizontale
Il faut réaliser passivement une adduction horizontale scapulo-humérale en immobilisant la scapula. L’angle que fait l’humérus avec le plan frontal est mesuré. L’amplitude normale est de 135°. La limitation d’amplitude est provoquée par la translation antéro-supérieure de la tête humérale. Le centre du mouvement se décale vers le labrum, l’effet de came produit une tension anormale de la capsule postérieure qui arrête le mouvement. Une limitation de cette amplitude est retrouvée de façon systématique chez les patients présentant une tendinopathie de la coiffe et est corrélée avec la limitation de la flexion scapulo-humérale.
4 – UN TEST SPECIFIQUE – LE C TEST
Cette manoeuvre, dérivée du test de Yocum, est réalisée de manière purement active par le patient sans intervention extérieure du praticien qui vérifiera seulement la bonne exécution du test.
Le patient place sa main sur l’épaule opposée, 2ème articulation métacarpo-phalangienne en regard de l’articulation acromio-claviculaire et réalise une élévation active du coude. L’angle thoraco-huméral est relevé, la norme est de 130°.
Une étude portant sur 230 patients (125 femmes et 105 hommes) présentant une tendinopathie non rompue de la coiffe des rotateurs a été réalisée pour déterminer la valeur et l’intérêt de la mesure de l’angle thoraco-huméral (C-test) comme indicateur fonctionnel permettant de détecter également la présence de dysfonctionnements articulaires.
Le protocole comportait une évaluation initiale avec réalisation du score de Constant, mesure des amplitudes passives de la flexion et d’abduction scapulo-humérale et le C test.
Un programme de rééducation spécialisée (méthode C.G.E.) était ensuite appliqué aux patients et une évaluation finale identique à l’initiale était effectuée.
Les résultats obtenus ont été les suivants : avant le traitement, le C test était de 86° et le Constant de 58. Après le traitement, le C test passe à 109° et le Constant à 79.
Une corrélation statistiquement significative a été retrouvée entre le C test et le score de Constant avant et après traitement. La diminution du C test était corrélée à la diminution des amplitudes scapulo-humérales passives en flexion (p-value : 0,0012) et abduction (p-value : 0,0386), donc aux tests que nous utilisons pour mettre en évidence la présence de dysfonctionnements scapulo-huméraux.
Le C Test, en mettant en évidence les dysfonctionnements articulaires et le déficit fonctionnel, est un bon indicateur de prescription de rééducation et de suivi.
5 – LES TESTS DE CONFLITS ET DE TENDINOPATHIES
Une batterie de test permet d’explorer les différents conflits et tous les tendons de la coiffe des rotateurs. La sensibilité et la spécificité de ces tests n’atteignant jamais 100 % (excepté le test de Gerber) seule l’expérience de l’examinateur ou des examens complémentaires permettront d’aboutir à un diagnostic parfaitement sûr. En pratique, à l’exception du sujet jeune, ils permettent d’établir un diagnostic différentiel entre douleurs d’épaules et douleurs d’origine cervicale.
5.1 – Les tests de conflits
La réponse à ces deux tests est une douleur, pour cela, ils doivent-être effectués en fin d’examen. Leur sensibilité est bonne. Elle varie autour de 0,90. Par contre leur spécificité est faible (autour de 0,30) c’est-à-dire qu’ils peuvent-être douloureux pour d’autres pathologies (acromio-clavicualire, omarthrose, etc…)
5.1.1 – Le signe de Neer
Le signe de Neer consiste, après avoir mis le bras en rotation neutre d’après la description initiale (médiale pour d’autres auteurs), à réaliser une abduction forcée passive dans le plan de l’omoplate tout en maintenant le moignon de l’épaule dans l’autre main. La douleur, qui peut-être très vive traduit essentiellement l’inflammation de la bourse qui est comprimée entre la partie antérieure de l’acromion et le tubercule majeur de l’humérus. C’est ce qui est décrit sous le nom de conflit acromio-trochitérien.
5.1.2 – Le test de Hawkins
Le test de Hawkins est effectué bras en flexion à 90° et le coude fléchi à 90°. L’examinateur effectue une rotation médiale de l’humérus en essayant d’amener la tête humérale vers la joue du patient. Ce mouvement déplace la grosse tubérosité sous la voûte acromiale et déclenche une douleur en présence d’une inflammation d’une des structures comprimées.
Au moins un de ces deux tests doit être positif pour être sur que l’on soit en présence d’une pathologie de la coiffe des rotateurs (bursite, tendinopathie). S’ils sont tous les deux négatifs, il faut s’orienter vers des douleurs d’origine rachidienne.
5.2 – Les tests de tendinopathies
La valeur de ces manoeuvres a été étudiée pour le manque de force lors du « break-test » signant une éventuelle rupture du tendon. Cette valeur n’a pas été étudiée pour la douleur que l’on associe généralement à une tendinopathie.
5.2.1 – Le test de Jobe
Le test de Jobe permet de mettre en évidence une souffrance ou une rupture du supra- épineux. Le bras est positionné à 90° d’abduction dans le plan de la scapula, le pouce tourné vers le sol. Le sujet doit maintenir cette position, l’examinateur exerçant une force dirigée vers le bas. Une douleur peut alors être ressentie par le patient sur la face externe du moignon de l’épaule ; elle peut-être due a la présence d’une tendinopathie du supra-épineux. Dans certains cas l’abduction ne peut être maintenue une rupture est alors fortement probable. Dans certains cas la faiblesse peut-être secondaire aux phénomènes douloureux. Un test effectué à nouveau quelques jours après le début des séances, quand les phénomènes douloureux ont diminués, peut s’avérer alors négatif.
5.2.2 – Le Palm up test
Le Palm up test présentant une faible spécificité (spécificité 47%) n’est plus réalisé.
5.2.3 – Le test de Patte
Le test de Patte met en évidence une souffrance ou une rupture de l’infra épineux. Le sujet a le bras placé à 90° de rotation externe, le coude fléchi est soutenue par l’examinateur qui lui demande d’appuyer légèrement vers en bas. Il doit alors résister à une rotation médiale effectuée par l’examinateur. Le test est positif si le patient est dans l’impossibilité de maintenir la position signant alors une rupture des rotateurs latéraux (infra-épineux et petit rond (spécificité et sensibilité excellent : proche de 1). Si le patient ressent une douleur à la face postérieure du moignon de l’épaule, elle peut signer une tendinopathie de ces muscles (non validé).
5.2.4 – Le sub-scapulaire
Le sub-scapulaire peut être testé de 2 façons. Premièrement par le lift off de Gerber. Le sujet place sa main en rotation médiale au niveau de L1. L’examinateur décolle la main du dos et demande au patient de la maintenir. Si la main va frapper le dos, le test est positif et signe une rupture complète du tendon du sub-scapulaire (spécificité et sensibilité excellent : proche de 1). La deuxième façon de tester ce tendon est utilisée dans le cas où le sujet ne peut pas mettre sa main dans le dos. Dans ce cas il place sa main sur l’ombilic et l’examinateur (qui postionne le coude en antépulsion) doit plaquer sa main sur le ventre. C’est le press belly test. L’impossibilité de plaquer la main témoigne d’une rupture. C’est le test que nous utilisons en pratique quotidienne ; Dans le cas de la suspicion d’une rupture, nous effectuons alors le test de Gerber. La rotation médiale n’est en général pas douloureuse car si la partie antérieure de la coiffe est rompue, elle n’est plus mise en tension par la rotation médiale.
Une fois terminé cet examen, en 2009, apprécier l’état des tendons de la coiffe, confirmer la présence d’une bursite et constater les pertes d’amplitudes, n’est plus suffisant pour avancer dans la compréhension de la pathologie et pour valider nos interventions thérapeutiques.
REGARDS VERS LE FUTUR
Pour comprendre et traiter le mouvement, il faut pouvoir en analyser les différentes composantes. Pour cela le goniomètre et l’inclinomètre ne sont plus suffisants. Des paramètres tels que la vitesse angulaire et l’accélération enregistrées simultanément dans les trois plans lors d’un mouvement, nous renseignent d’avantage sur la qualité gestuelle que la seule amplitude. Cette analyse est maintenant possible grâce à des dispositifs comportant des accéléromètres 3D (Bioval-RMInformatique). Ce dispositif ne pesant que 40 grammes (fig. 1), permet d’enregistrer en pratique quotidienne, le mouvement (amplitude, vitesse et accélération) dans les 3 plans de l’espace. Ceci est particulièrement important au niveau de l’épaule (énarthrose à grande mobilité). Cette technologie d’analyse du mouvement permet de mieux comprendre les dysfonctionnements responsables de la pathologie, mais en plus de contrôler l’efficacité de nos gestes thérapeutiques.

Nous allons illustrer ces nouvelles possibilités qui s’offrent à nous par quelques cas cliniques.
Cas N°1 : Patient présentant un tendinopathie de la coiffe :
- Score de Constant : 55
- Test de Jobe : verrouille mais avec douleur intense
- Test de Patte : négatif
- Press Belly test : négatif
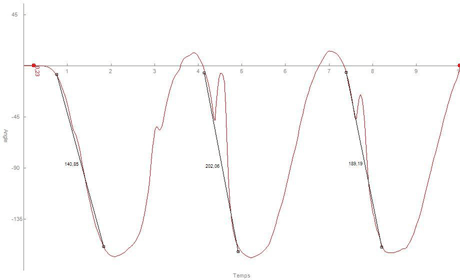
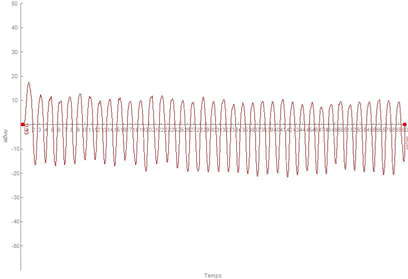
Perte d’amplitude (126°) et diminution de la vitesse angulaire (73°/s) en flexion (fig. 2)
Après une séance de traitement par des manipulations type C.G.E., l’amplitude passe à 167° (soit un gain de 32%) ce qui aurait très bien pu être mesuré avec un goniomètre, mais en plus la vitesse angulaire passe à 177°/s soit un gain de 142% ce qui n’est mesurable par aucune autre méthode clinique (fig. 3). Cela permet au patient d’enchainer dans le même laps de temps un nombre de mouvements plus importants.
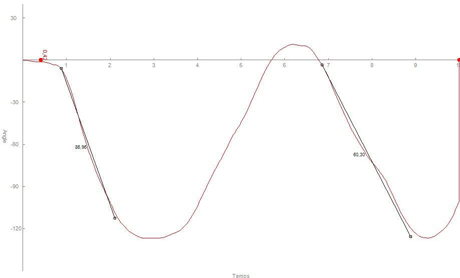
Cas N°2 : Patient présentant un tendinopathie de la coiffe :
- Score de Constant : 61
- Test de Jobe : verrouille mais douloureux
- Test de Patte : négatif
- Press Belly test : négatif
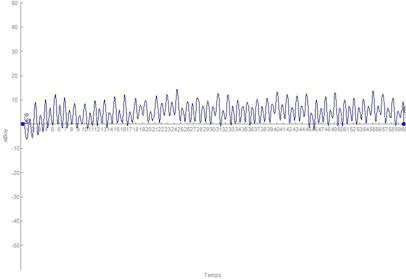
Le test consiste à demander au patient de mettre la main derrière la tête si possible avec le coude en arrière. Le capteur enregistre le mouvement dans les trois plans de l’espace (fig. 4). La ligne rouge, en dessous de l’axe des abscisses, montre et enregistre que le patient est obligé de mettre le coude en avant à la fois pour mettre la main à la tête et pour l’enlever. Après une séance, le patient peut mettre la main à la tête sans mettre le coude en avant (sans passer sous l’axe). Le mouvement est donc normalisé après une séance (fig. 5).
Cas N°3 : Etude du sens positionnel (proprioception) par la reproductibilité angulaire chez un patient présentant une rupture de coiffe :
- Score de Constant : 32
- Test de Jobe : verrouille et aucune douleur
- Test de Patte : négatif
- Press Belly test : négatif
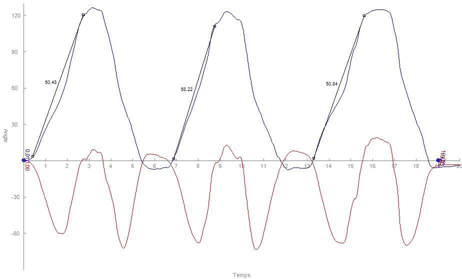
En position R1 on demande au patient d’effectuer une rotation latérale à 20° en deçà de la zone douloureuse. Puis il revient à la position de départ, ferme les yeux, et essaye de retrouver la position précédente. La différence enregistrée est de +8° d’erreur lorsqu’il va vers la rotation latérale. Lors du retour à la position initiale l’erreur est de +12°. Ces tests montrent que les patients présentant des tendinopathies, présentent des déficits proprioceptifs. Après 1 séance de rééducation correction des décentrages, le patient est retesté, l’erreur n’est alors que de +3° et de +7° lors du retour à la position initiale. L’erreur totale est donc passée de 20° à 10°.
Cas N°4 : Etude comparative de la fatigabilité (bras droit et gauche) chez un patient présentant une tendinopathie :
- Score de Constant : 39
- Test de Jobe : verrouille et aucune douleur
- Test de Patte : négatif
- Press Belly test : négatif
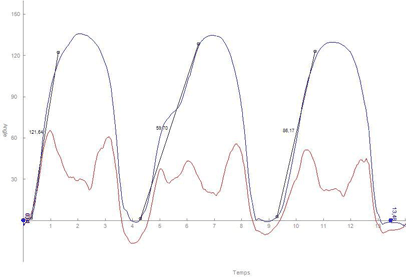
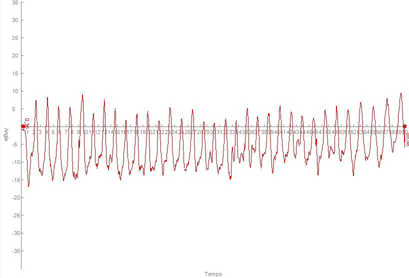
Le patient effectue des mouvements répétés d’abduction et d’adduction horizontale pendant une minute au rythme qui lui convient. Le capteur est positionné sur le bras du patient au dessus du coude. Du côté sain bras gauche (fig. 6), on observe 38 mouvements d’aller-retour en utilisant bien l’articulation scapulo-humérale. La fréquence moyenne est de 0,64 Hz et l’amplitude moyenne du mouvement est de 22°. On peut noter que le patient suit une trajectoire horizontale pour réaliser le mouvement (fig. 7).
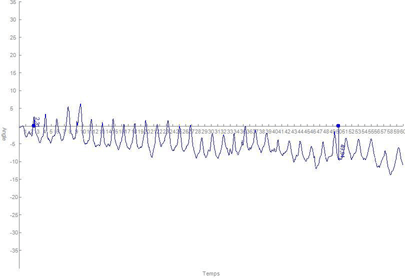
Du côté pathologique bras droit (fig. 8), le patient est capable de réaliser 33 mouvements. De plus on note une amplitude moyenne du mouvement de 11° et une fréquence de 0,56 Hz témoignant d’un dysfonctionnement de l’articulation scapulo-humérale. Ce dysfonctionnement est d’avantage caractérisé par la trajectoire de plus en plus incurvé du mouvement horizontal du bras droit (fig. 9). Ce test permet d’apprécier de façon objective la fatigabilité. Il peut-être particulièrement intéressant dans la simulation de tâche de travail pour l’analyse et la compréhension des T.M.S.
CONCLUSION
L’examen clinique de l’épaule est la base de la prise en charge d’un patient présentant une épaule douloureuse. Pour arriver à un certain niveau de fiabilité, il demande un apprentissage rigoureux et une réalisation méticuleuse. Dans ces conditions on peut espérer une diminution de la variabilité inter-observateur. Son innocuité et son faible coût permettent de le reproduire régulièrement pour suivre l’évolution de la pathologie. Dans le cas d’une évolution non satisfaisante (persistance d’une faiblesse lors du test de Jobe) ou d’une discordance entre les signes recueillis, l’histoire de la maladie et la modalité des phénomènes douloureux, des examens complémentaires seront envisagés. Les nouveaux dispositifs d’analyse du mouvement utilisable en pratique clinique permettent d’affiner l’analyse clinique et d’améliorer la compréhension et le traitement de cette pathologie du mouvement.

